При повышенном давлении сосуды расширены или сужены, Мукополисахаридоз I типа у детей > Клинические рекомендации РФ (Россия) > MedElement
Частота проведения исследований — не реже 1 раза в год. Слабая рекомендация отсутствие доказательств надлежащего качества все рассматриваемые критерии эффективности исходы являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными. При синдроме Шейе искривление позвоночника довольно легкое и не нуждается в хирургическом лечении. Синдром оглушения церебральный гипоксический синдром обусловлен гипоксией головного мозга. Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования.
К сожалению, пациенты редко сообщают о болевых ощущениях, пока не происходит потеря функции. Желудочно-кишечная система: отмечаются пахово-мошоночные и пупочные грыжи, нечасто — гепатоспленомегалия, в раннем возрасте -диарея.
Основные клинические признаки: лицевые дисморфии, тугоподвижность суставов, низкорослость, помутнение роговицы [1, 2, 5,7]. Внешний вид: первые симптомы болезни появляются к возрасту лет. Характерны: скафоцефалия, макроцефалия, запавшая переносица, пухлые губы, помутнение роговицы, микрогнатия, умеренный гипертрихоз, утолщение кожных покровов. Костная система: на первом году жизни рост в пределах нормы, затем темпы роста снижаются, обусловливая низкорослость.
Телосложение диспропорциональное.

Множественный дизостоз, скафоцефалия, макроцефалия. Вальгусные деформации голеней незначительно выражены.
Умеренно ограничена подвижность в суставах, определяются дизостозы, бочкообразная грудная клетка, кифосколиоз, гиперлордоз. Органы дыхания: частые респираторные заболевания в виде ринитов, отитов, гипертрофия небных миндалин. Возможно развитие обструкций дыхательных путей, стеноз гортани. Орган зрения: помутнение роговицы. Центральная нервная система: отмечается задержка темпов психоречевого развития, позже появляется глубокая деменция.
Краниовертебральный стеноз и миелопатия развивается у пациентов с МПС вследствие гипоплазии зубовидного отростка С2 позвонка, атлантоаксиальной нестабильности, отложения ГАГ в твердой мозговой оболочке и задней продольной связке, что в дальнейшем приводит к компрессионной миелопатии на этом уровне, и как следствие, развитию бульбарных нарушений, центральной дыхательной недостаточности.
Туннельный синдром - синдром запястного канала, сообщающаяся гидроцефалия. Характерно развитие пахименингита в шейном отделе, приводящего к сдавлению спинного мозга и последующей миелопатии. Возможны нарушения ритма и проводимости, редко- кардиомиопатия возможно артериальная гипертензия. Желудочно-кишечная система: гепатоспленомегалия, пахово-мошоночные и пупочные грыжи.
Как и при большинстве рецессивных болезней клинический полиморфизм определяется остаточной активностью ферментов и влияет на тяжесть течения и возраст дебюта. В зависимости от возраста дебюта те или иные клинические проявления могут иметь различную степень выраженности. Основные клинические проявления: задержка психомоторного развития, умственная отсталость, грубые черты лица, пороки клапанов сердца, помутнение роговицы, задержка роста, тугоподвижность суставов [].
У пациентов с синдромом Гурлер первые клинические признаки заболевания появляются на первом году жизни. В ряде случаев, уже с рождения наблюдаются незначительное увеличение печени, пупочные или пахово-мошоночные грыжи.
Характерные изменения черт лица по типу «гаргоилизма» становятся очевидными к концу первого года жизни. Другими наиболее частыми манифестными симптомами являются тугоподвижность мелких и крупных суставов, кифоз поясничного отдела позвоночника поясничный «гибус» , хронические отиты и частые инфекционные заболевания верхних дыхательных путей.
По мере прогрессирования заболевания присоединяются симптомы, свидетельствующие о вовлечении в патологический процесс внутренних органов, сердечно-легочной, центральной и периферической нервной систем. Ведущими неврологическими симптомами являются снижение интеллекта, задержка речевого развития, изменения мышечного тонуса, сухожильных рефлексов, поражения черепных нервов, смешанная и нейросенсорная тугоухость.
Часто наблюдается прогрессирующее помутнение роговицы. Пациенты погибают обычно в возрасте до 10 лет от обструкции дыхательных путей, респираторных инфекций, сердечной недостаточности. У новорожденного характерных проявлений не отмечают, симптоматика чаще всего развивается на первом году с 2 месяцев, иногда - позже.
Характерны изменения черт лица по типу «гаргоилизма», которые становятся очевидными к концу первого года жизни: большая голова, выступающие лобные бугры, широкие скулы, запавшая переносица, короткие носовые ходы с вывернутыми кнаружи ноздрями, полуоткрытый рот, большой язык, толстые губы. Характерна задержка максимальный рост составляет около см , который полностью останавливается к годам. При низком росте у детей отмечается диспропорциональное телосложение, короткая шея.
Костная система: Со стороны костно-суставной системы при МПС I выявляется множественная симптоматика. У всех пациентов формируется тугоподвижность всех групп суставов, в результате контрактур межфаланговых суставов и укорочения фаланг, образуются деформации кистей по типу "когтистой лапы".
Тазобедренные суставы сформированы неправильно, головки бедренных костей маленькие, уплощенные и узурированные, характерна coxa valgum. Подвздошные кости приобретают "треугольную" деформацию. Рентгенологические изменения, видимые при синдроме Гурлер, описываются как множественный дизостоз.
Для длинных трубчатых костей характерно расширение диафизов, рентгенологически неправильно проявляющиеся метафизы и эпифизы. Ключицы укорочены, утолщены. Ребра описываются как «веслообразные», их вертебральные концы сужены, а стернальные - утолщены и расширены. Фаланги кистей и стоп укорочены, имеют трапециевидную форму и расширенные диафизы. Формируются платиспондилия, кифоз, кифосколиоз.
Позвонки расширены в поперечнике, высота их уменьшена. В участках, где сформирован кифоз или кифосколиоз, выявлено недоразвитие поперечных отростков позвонков или их "языкообразная" деформация. Центральная нервная система. Прогрессирующие психические расстройства характерны для синдрома Гурлер, в то время как при мягких формах МПС I синдромы Гурлер-Шейе и Шейе интеллект пациентов практически не страдает или наблюдаются легкие когнитивные нарушения.
Психомоторное развитие при синдроме Гурлер идет с заметным возрастным отставанием и достигает максимального развития на уровне 2- 4 лет, затем останавливается и переходит вместе с моторным развитием в стадию регресса, достигая полной деменции.
Однако систематические занятия, направленные на развитие когнитивных функций, способствуют более длительному сохранению интеллекта. Поведенческие нарушения: регресс когнитивных функций наряду с тяжёлой потерей слуха, недостатком сна, вызванным обструктивным апноэ, оказывают существенное влияние на поведение ребенка. По мере нарастания когнитивного дефицита к гиперактивности и агрессивности присоединяются аутистические черты.
Медикаментозная терапия, направленная на контроль разрушительного поведения, часто бывает неэффективной. Прогрессирующая сообщающаяся гидроцефалия является наиболее частым симптомом синдрома Гурлер и редко встречается при мягких формах МПС I типа синдромах Гурлер-Шейе и Шейе. При сдавлении спинного мозга, вызванного утолщением его оболочек или нестабильностью атлантоаксиального сустава, отмечают: нарушение походки, мышечную слабость, неуклюжесть при сохранных моторных навыках и дисфункцию мочевого пузыря.
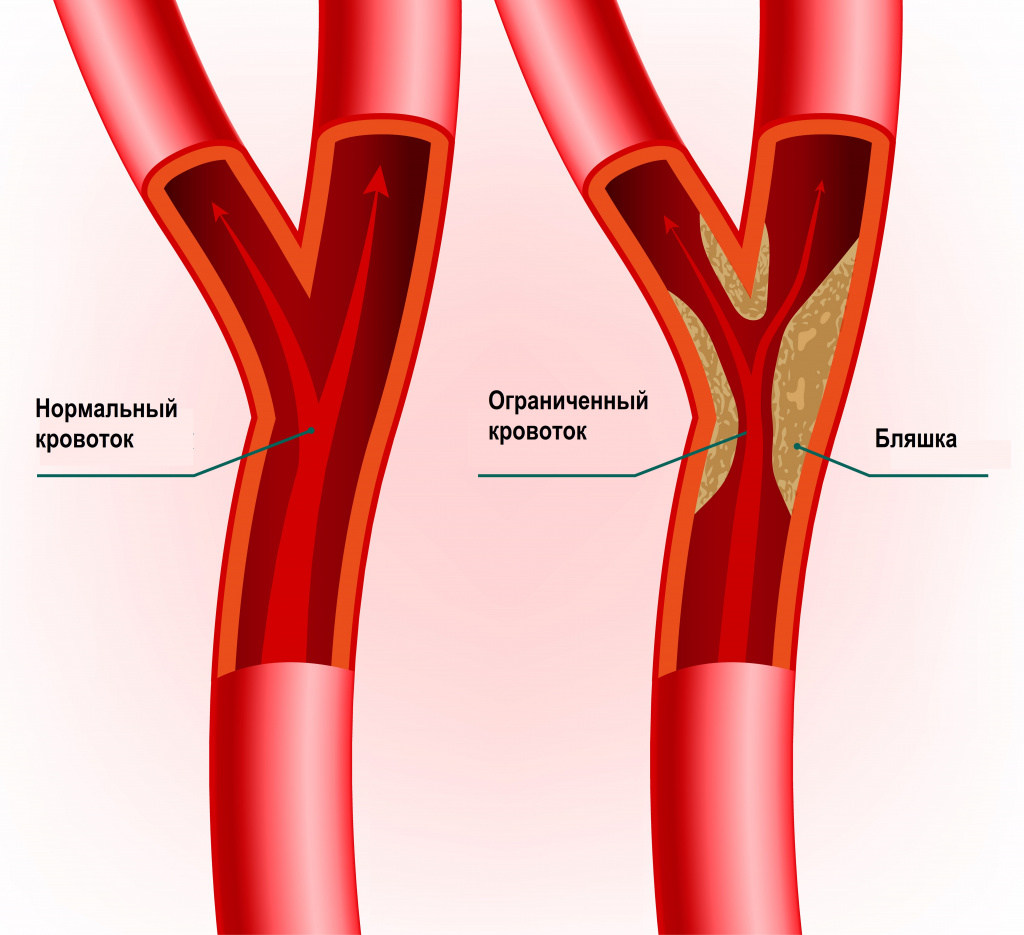
При тяжёлой форме заболевания часто наблюдаются судороги, что требует проведения оценки неврологического статуса. У пациентов со слабо выраженными клиническими признаками судорожный синдром встречается намного реже. Прогрессирование заболевания сопровождается генерализованными тонико-клоническими пароксизмами, которые обычно хорошо поддаются монотерапии противоэпилептическими препаратами. Сердечно-сосудистая система: Вследствие отложения ГАГ с раннего возраста клапаны сердца утолщаются, возникает регургитация, либо стеноз.
В ряде случаев возможно формирование гипертрофии мышечной ткани сердца, уменьшение ее эластичности, нарушение проводимости, поражение коронарных артерий. Имеет место поражение коронарных сосудов. Магистральные сосуды у пациентов с МПС могут иметь утолщенные стенки, но при этом быть суженными или дилатированными.
В связи с сужением артерий, у таких пациентов появляются клинически выраженная артериальная гипертензия. Возможно расширение восходящей части аорты, и значительное уменьшение эластичности стенок аорты. При кардиомиопатии инфильтративной выявляется гипертрофия миокарда или дилатация камер сердца. Имеет место нарушение ритма и проводимости сердца. Трудности диагностики этого состояния связаны с неспецифичностью клинической симптоматики, отсутствием жалоб, характерных признаков нарушения кровообращения на ранних этапах ее развития.
Накопление ГАГ в миндалинах, надгортаннике, а также в трахее приводит к утолщению и сужению дыхательных путей и развитию обструктивного апноэ. Органы зрения: помутнение и пигментная дегенерация роговицы, глаукома. На поздних стадиях у детей выявляют тугоухость, снижение зрения и умственную отсталость.
Диагностика заболевания или состояния группы заболеваний или состояний медицинские показания и противопоказания к применению методов диагностики Диагноз МПС тип I устанавливается на основании совокупности: анамнестических данных, клинических данных, результатов лабораторного исследования биохимического и молекулярно-генетического анализа. Дифференциальная диагностика проводится с другими типами МПС, альфа- маннозидозом, поздними формами ганглиозидозов, муколипидозом, неинфекционными полиартритами, эпифизарными дисплазиями [5, 7].
Пациентам с установленным диагнозом МПС I проводится динамическое наблюдение средняя частота проведения консультаций и обследования представлена в Приложении А3. Иные диагностические исследования Не требуются. При проведении наркоза и интубации необходимо помнить о высоком риске компрессии спинного мозга вследствие нестабильности атлантоаксиального сустава. Короткая шея, ограничение подвижности нижней челюсти, увеличение языка, выраженная гипертрофия аденоидов и миндалин создают проблемы при проведении анестезиологического пособия, поэтому предпочтение следует отдавать местному или региональному обезболиванию.
Обязательно проведение полного кардиологического обследования, полисомнографии для выявления степени дыхательных нарушений , при необходимости - эндоскопии носоглотки и компьютерной томографии легких. Оперативное вмешательство с анестезией необходимо проводить в крупных медицинских центрах, имеющих отделение реанимации и интенсивной терапии ОРИТ , так как интубация и последующая экстубация у таких пациентов может вызвать затруднения [].
Специфической реабилитации пациентам с МПС I не требуется. В круг реабилитационных мероприятий пациентам с МПС I могут быть включены занятия с медицинским психологом, отдых в специализированных санаториях, а также социальная адаптация с участием специалистов и социальных работников, курсы массажа. Специфические методы реабилитации при наличии осложнений указаны в соответствующих разделах.
Критерии оценки качества медицинской помощи. Приложение А3. Версия для печати Скачать или отправить файл. Разработчик клинической рекомендации Союз педиатров России Ассоциация медицинских генетиков Одобрено Научно-практическим Советом Минздрава РФ Клинические рекомендации Мукополисахаридоз тип I Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: Е Cимптомы, течение 1.
При осмотре необходимо обратить внимание на основные клинические проявления МПС I:. Подробно данные физикального обследования описаны в разделе «клиническая картина». Данные исследования проводятся в специализированных генетических лабораториях. Уровень убедительности рекомендации C уровень достоверности доказательств — 5.
Комментарий: данный тест является одним из первых подтверждающих биохимических тестов для МПС I типа. При количественном анализе выявляют повышение концентрации ГАГ с мочой, при проведении электрофореза ГАГ Электрофоретическое исследование гликозаминогликанов мочи - повышенную экскрецию дерматансульфата и гепарансульфата с мочой. Уровень ГАГ является возраст-зависимым параметром.
Исследование проводится в динамическом наблюдении пациентам, получающим ферментную заместительную терапию с частотой не реже 1 раза в 6 месяцев, пациентам, не получающим ферментную заместительную терапию - не реже 1 раза в год. Уровень убедительности рекомендации C уровень достоверности доказательств — 4. Комментарии: показатели являются основными лабораторными критериями МПС I типа.
Уровень убедительности рекомендации С уровень достоверности доказательств — 4. Комментарии: тест необходим для верификации диагноза на молекулярно- генетическом уровне. Выявление семейной мутации гена IDUA делает возможным обследование родственников пробанда, а также проведение пренатальной и преимплантационной диагностики.
Большинство мутаций у пациентов с МПС I могут быть выявлены с помощью секвенирования по Сэнгеру всех экзонов и прилегающих к ним участков интронов гена, но в небольшом проценте случаев мутацию с применением стандартных методов обнаружить не удается. Комментарии: исследование проводится не реже 1 раза в 6 месяцев.
Комментарии: в связи с высоким риском развития интеркуррентных инфекций, аспирационной пневмонии у пациентов с МПС рекомендуется проведение данного исследования не реже 4 раз в год. Комментарии: в связи с высоким риском развития интеркуррентных инфекций у пациентов с МПС рекомендуется проведение данного исследования не реже 2 раз в год. Комментарии: выявляются умеренная гепатомегалия или гепатоспленомегалия.
На фоне терапии размеры печени и селезенки уменьшаются. Выбор метода исследования — по индивидуальным показаниям исходя из возможностей пациента и клинической потребности. При необходимости применяется анестезиологическое пособие. Частота, в среднем, 1 раз в год. Рекомендуется с целью выявления множественного дизостоза всем пациентам с МПС I проведение рентгенографии шейного, грудного и поясничного отдела позвоночника, а также рентгенографии верхних и нижних конечностей [1, 2, 5].
Комментарии: выявляются множественные дизостозы скафоцефалия, гипоплазия зубовидного отростка С2-позвонка, дорсолюмбальный кифоз в результате платиспондилии, поясничный гиперлордоз.
Определяются широкие ребра, короткие изогнутые ключицы, гипоплазия головок плечевых костей и варусная деформация плечевых костей в проксимальных отделах, дистальные эпифизы костей предплечья скошены друг к другу. Задержка формирования ядер окостенения. Пястные кости кистей укорочены и сужены — «заострены» в проксимальных отделах, «скошенность» вертлужных впадин, деформированные, уплощенные головки бедренных костей и вальгусная деформация шеек бедренных костей.
Частота проведения исследований — не реже 1 раза в год. Рекомендуется всем пациентам с МПС I проведение электронейромиографии ЭНМГ Электронейромиография стимуляционная одного нерва, Электромиография стимуляционная срединного нерва, Электромиография игольчатая , для оценки функционального состояния мышечных тканей, нервов и нервно-мышечной передачи [1, 2, 5].

Комментарии: стимуляционная ЭНМГ позволяет определить сдавление срединного нерва даже до появления симптомов и должна проводиться, начиная с возраста лет ежегодно. Уровень убедительности рекомендации С уровень достоверности доказательств — 5. Комментарии : тугоухость разной степени выраженности характерна для данного заболевания. Она может быть кондуктивной или нейросенсорной или носить смешанный характер. Раннее выявление тугоухости позволяет улучшить качество жизни пациентов, обеспечить им лучшее общение и обучение.
Аудиометрию следует проводить не реже 1 раза в год. Частота остальных исследований определяется индивидуально. Комментарии: при наличии аускультативных изменений в легких также следует рассмотреть проведение данного исследования в связи с возможностью развития пневмонии у пациентов с МПС1.
Комментарий: как наиболее информативную методику данного исследования следует выбирать электроэнцефалографию с видеомониторингом. Исследование следует проводить ежегодно при отсутствии противопоказаний. Исследование проводится не реже 1 раза в год. Комментарии: регулярное проведение ЭКГ, Эхо-КГ, холтеровского мониторирования ЭКГ, суточного мониторирования артериального давления необходимо пациентам с данной патологией, так как с раннего возраста у них отмечаются сердечно-сосудистые нарушения.
Частота исследований, в среднем, не реже 1 раза в год. У пациентов с МПС I отмечается раннее неравномерное помутнение роговицы. В дальнейшем развивается глаукома, пигментная дистрофия сетчатки. Комментарии: Тест 6-минутной ходьбы является одним из наиболее простых и доступных в мировой практике способов оценки выносливости и функциональных возможностей пациентов с кардиологической и легочной патологиями, а также выявления таковых, в том числе и у детей.
Дистанцию, пройденную в течение 6 мин 6МТХ , измеряют в метрах, оценивают в динамике минимум 1 раз в год. Исследование следует проводить не реже 1 раза в 6 месяцев при условии возможности выполнения пациентом. Комментарии: доказательных данных по оптимальной частоте проведения исследования нет, проводится, в среднем,1 раз в года. Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения Лечение МПС тип I включает как патогенетическое лечение назначение ФЗТ, так и проведение симптоматической терапии.
Уровень убедительности рекомендации А уровень достоверности доказательств — 1. В 1 мл раствора содержится ЕД приблизительно 0,58 мг ларонидазы. Это рекомбинантная форма человеческой альфа-L-идуронидазы, производимая с использованием технологии рекомбинантной ДНК в клеточной культуре китайских хомячков.
ФЗТ предназначена для восстановления уровня ферментной активности, достаточного для гидролиза накопленных ГАГ и для предотвращения их дальнейшего накопления. Весь необходимый объем раствора должен быть введен приблизительно в течение 3—4 ч. Следует обращать внимание на соблюдение интервалов между инфузиями и недопустимость перерывов в терапии, так как нарушение режима лечения сопровождается потенциальным риском ухудшения состояния пациента и прогрессирования симптомов МПС I.
Порт-системы устанавливаются согласно Распоряжению Правительства Российской Федерации от Лечение проводится при отсутствии противопоказаний. Трансплантация гемопоэтических стволовых клеток. Комментарии : лучшие результаты получены при использовании стволовых клеток костного мозга HLA-совместимых родственных доноров или стволовых клеток пуповинной крови родственных доноров.
ТГСК ведет к уменьшению размеров печени и селезенки, улучшению функций дыхательной и сердечно—сосудистой систем. Проведение ТГСК в раннем возрасте позволяет избежать нарушений когнитивных функций. Претрансплантационная терапия должна обладать выраженной иммуносупрессией. В последнее время увеличилась выживаемость пациентов после ТГСК, хотя риск угрозы для жизни детей сохраняется высоким. Клиническая эффективность ТГСК зависит от возраста ребенка на момент оперативного вмешательства, степени тяжести клинических нарушений, особенно состояния сердечно-сосудистой и нервной систем, а также типа донора и возможности достичь стабильной приживаемости трансплантата без развития реакции трансплантата против хозяина.
Одним из наиболее значимых эффектов трансплантации является сохранение интеллектуального развития детей, имеющих тяжелый генотип, ассоциированный с серьезными умственными расстройствами.
Помутнение роговицы уменьшается медленно, при этом не исчезает полностью; сформированные изменения скелета, особенно позвоночного столба, также не купируются в полном объеме.
Рекомендовано лечение детей, которые готовятся к ТГСК по схеме:. До пересадки 12 недель и после пересадки не менее недель проводится ФЗТ. Продолжительность перед пересадкой терапия может быть короче 12 недель и это зависит от общего состояния пациента, наличия подходящего донора. Продолжительность ФЗТ после трансплантации зависит от уровня ГАГ, активности фермента альфа-L-идуронидазы , состояния дыхательной, сердечно - сосудистой систем, общего состояния ребенка, восстановления гематологических параметров [11,16].
Комментарии: Решения о выборе лечения для пациента с MПС I должна принимать мультидисциплинарная команда. Медицинский психолог должен иметь опыт тестирования детей с МПС IH учитывать тяжелое соматическое состояние ребенка, нарушение слуха и зрения, тугоподвижность в суставах и т. Эффективность ФЗТ возрастает при условии терапии в раннем возрасте. Пациенты, которым планируется проведение ТГСК, предварительно должны получить курс ФЗТ, поскольку это улучшает клиническое состояние пациента.
ТГСК применяется для пациентов в возрасте до 2,5 лет. ТГСК у пациентов с синдромом Гурлера более успешна, если выполняется на ранней стадии, и должна проводиться, как только соматическое состояние позволит провести процедуру. У взрослых пациентов с МПС I, которым в детском возрасте была произведена ТГСК, необходимо производить периодическую клиническую оценку клинических симптомов, контролировать уровень ГАГ в моче и не реже одного раза в год оценивать активность фермента альфа-L-идуронидазы.
В случае прогрессирования симптомов, увеличении ГАГ в моче, снижения активности фермента, необходимо рассмотреть назначение ФЗТ. У пациентов с МПС I, которым была произведена ТГСК, необходимо проводить периодическую клиническую оценку клинических симптомов, контролировать уровень ГАГ в моче и не реже 2 раза в год оценивать активность фермента альфа-L-идуронидазы. В случае прогрессирования симптомов, увеличения уровня ГАГ в моче, снижения активности фермента альфа-L-идуронидазы, необходимо рассмотреть назначение ФЗТ.
Комментарий: Лечение поведенческих нарушений проводится врачом-неврологом, обычно используются седативные средства, анксиолитики и другие. Выбор препарата, дозировка, длительность курса определяются индивидуально. У пациентов с МПС при наличии эпилептических приступов рекомендовано использование препаратов и схем лечения, на основании рекомендаций по лечению эпилепсий [1,2,5,14,18]. Рекомендовано участие мультидисциплинарной команды в ведении сердечной недостаточности у пациентов с МПС I [1,2,5,14,18].
При лечении артериальной гипертонии у пациентов с МПС I рекомендовано назначение антигипертензивной терапии в соответствии с клиническими рекомендациями по артериальной гипертензии [1,2,5,14,18]. Рекомендуется пациентам с МПС I c нарушениями моторики желудочно- кишечного тракта запорами использование слабительных препаратов в соответствии с рекомендациями по запорам [36]. Уровень убедительности рекомендации C уровень достоверности доказательств 5 Рекомендуется пациентам с МПС I при хронической нейропатической боли назначение препаратов, воздействующих на центральные механизмы формирования хронической боли: противоэпилептические препаратамы доза подбирается индивидуально , антидепрессантов [37].
Уровень убедительности рекомендации C уровень достоверности доказательств 5 Комментарии: Положительного эффекта фармакотерапии хронической боли у пациентов с МПС можно добиться при учёте принимаемых пациентом препаратов и регулярном мониторинге безопасности лечения.
При лечении болевого синдрома у пациента следует использовать наименее инвазивный способ. Хирургическое лечение пациентов с МПС I следует проводить при участии мультидисциплинарной команды в соответствии с действующими клиническими рекомендациями. Уровень убедительности рекомендации С уровень достоверности доказательств 4 Комментарии: частота рецидивов карпального туннельного синдрома у пациентов с различными типами МПС неизвестна.
Поскольку повторная компрессия медианного нерва вследствие рубцевания или отложения гликозаминогликанов возможна, необходимо продолжать наблюдение. Уровень убедительности рекомендации С уровень достоверности доказательств 4. Хирургическое вмешательство должно выполняться раньше развития неврологических проявлений.
Организация оказания медицинской помощи 6. Медицинская реабилитация, медицинские показания и противопоказания к применению методов реабилитации Специфической реабилитации пациентам с МПС I не требуется.
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики Рекомендуется консультация врача-генетика после установления диагноза МПС I пациенту или его официальным представителям, с целью разъяснений генетического риска, обсуждения возможностей пренатальной и преимплантационной диагностики [2, 6]. Комментарий: Семьям с пациентами рекомендуется медико-генетическое консультирование с целью определения генетического риска.
В семьях, где есть ребенок с МПС I, возможно проведение пренатальной и преимплантационной диагностики. Для этого родителям необходимо обратиться в специализированные диагностические лаборатории и медицинские центры. Источники и литература Клинические рекомендации Союза педиатров России 1. Muenzer J, Wraith J. Mucopolysaccharidosis I: management and treatment guidelines. Guidelines for the Management of Mucopolysaccharidosis Type I. J Pediatr. J Inherit Metab Dis — Vijay S, Wraith JE.
Clinical presentation and follow-up of patients with the attenuated phenotype of mucopolysaccharidosis type I. Acta Paediatr. Leroy JG. Disorders of lysosomal enzymes: clinical phenotypes. Prevalence of lysosomal storage disorders. Neufeld E, Muenzer J. The mucopolysaccharidoses.
New York. NY: McGraw-Hill; Mol Genet Metab. Hum Genet. Am J Hum Genet. Orphanet Journal of Rare Diseases. Cochrane Database Syst Rev. Eur J Pediatr. Usefulness of bone marrow transplantation in the Hurler syndrome. Am J Cardiol. Enzyme replacement is associated with better cognitive outcomes after transplant in Hurler syndrome. PLoS One. Genet Mol Biol.
Long-term outcomes of systemic therapies for Hurler syndrome: an international multicenter comparison. Genet Med. Arn, Pamela et al. Миронов С. Опыт хирургического лечения краниовертебрального стеноза у пациентов с мукополисахаридозом I, II, VI типов. Williams N. Does orthopaedic surgery improve quality of life and function in patients with mucopolysaccharidoses? Journal of Children"s Orthopaedics , Jul 01, 4. International Consensus on drug allergy.
World Allergy Organ J. Value Health Reg Issues. Вашакмадзе Н. Мультидисциплинарные принципы ведения детей с мукополисахаридозами в повышении эффективности их диагностики и лечения : автореферат дис доктора медицинских наук: Respiratory and sleep disorders in mucopolysaccharidosis.
J Inherit Metab Dis. Epilepsy in mucopolysaccharidosis disorders. Cardiac disease in patients with mucopolysaccharidosis: presentation, diagnosis and management.
Assessment of bone mineral density by dual energy x-ray absorptiometry in patients with mucopolysaccharidoses. Orphanet J Rare Dis. Practical management of behavioral problems in mucopolysaccharidoses disorders. Treatment of otitis media with effusion in children with mucopolysaccharidoses.
Int J Pediatr Otorhinolaryngol. Int J Mol Sci. Tonsillectomy or adenotonsillectomy versus non-surgical management for obstructive sleep-disordered breathing in children. ENT and mucopolysaccharidoses. Ital J Pediatr. Endoscopic assisted adenoidectomy versus conventional curettage adenoidectomy: a meta-analysis of randomized controlled trials.
Transnasal adenoidectomy in mucopolysaccharidosis. Otolaryngol Head Neck Surg. Borg GAV. Psycho-physical bases of perceived exertion. Med Sci Sports Exerc ;— , 3. Borg, G. Borg"s Perceived Exertion and pain Scales. USA: Human Kinetics, , p. A comparison of the reproducibility and the sensitivity to change of visual analogue scales, Borg scales, and Likert scales in normal subjects during submaximal exercise.
Biol Blood Marrow Transplant. Критерии оценки качества медицинской помощи Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций Байдакова Галина Викторовна - к. Баранов Александр Александрович - акад. РАН, профессор, д. Вахлова Ирина Вениаминовна- д.
Воскобоева Елена Юрьевна - к. Захарова Екатерина Юрьевна -д. Кузенкова Людмила Михайловна - д. Ларионова Валентина Ильинична - д. Лобжанидзе Тина Викторовна - к. Михайлова Людмила Константиновна - д. Приорова" МЗ РФ. Михайлова Светлана Витальевна -д. Моисеев Сергей Валентинович - д. Назаренко Людмила Павловна- д. Намазова-Баранова Лейла Сеймуровна - акад. Пирогова» Минздрава России, главный внештатный детский специалист по профилактической медицине Минздрава России.
Никитин Сергей Сергеевич - д. Семячкина Алла Николаевна - д. Удалова Ольга Васильевна - к. Нижний Новгород. Приложение А2. Методология разработки клинических рекомендаций. Настоящие рекомендации предназначены для применения медицинскими организациями и учреждениями федеральных, территориальных и муниципальных органов управления здравоохранением, систем обязательного и добровольного медицинского страхования, другими медицинскими организациями различных организационно-правовых форм деятельности, направленной на оказание медицинской помощи.
Мукополисахаридозы относятся к редким наследственным заболеваниям, что исключает возможность проведения больших когортных и рандомизированных контролированных исследований и для создания протоколов диагностики и терапии используются лишь тематические исследования экспертов, опубликованные в последние два десятилетия. Оценка качества доказательств и силы рекомендаций применения медицинских технологий проводилась в соответствии с унифицированной шкалой, приведенной в таблицах Целевая а уд ито р ия д анных клинических р екомен д аций: Врачи общей врачебной практики семейные врачи ; Врачи- педиатры; Врачи-терапевты; Врачи-генетики; Врачи-лабораторные генетики; Врачи-кардиологи; Врачи-детские кардиологи; Врачи- неврологи; Врачи — травматологи-ортопеды Врачи-хирурги Врачи - детские хирурги Врачи - анестезиологи-реаниматологи Врачи - оториноларингологи Врачи -сурдологи-оториноларингологи Врачи ревматологи Врачи-эндокринологи Врачи -детские эндокринологи Врачи - рентгенологи; Врачи -психиатры Врачи функциональной диагностики; Медицинские психологи; Студенты медицинских ВУЗов; Обучающиеся в ординатуре.
Таблица 1. Шкала оценки уровней достоверности доказательств УДД для методов диагностики диагностических вмешательств УДД Расшифровка 1 Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа 2 Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа 3 Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования 4 Несравнительные исследования, описание клинического случая 5 Имеется лишь обоснование механизма действия или мнение экспертов.
Описание метода валидизации рекомендаций: Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать прежде всего то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания. Получены комментарии со стороны врачей первичного звена в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Предварительная версия была также направлена рецензенту, не имеющему медицинского образования, для получения комментариев с точки зрения перспектив пациентов. Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы.
Каждый пункт обсуждался, и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений. Консультация и экспертная оценка: Проект рекомендаций был рецензирован независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа: Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму. Порядок обновления клинических рекомендаций. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата.
N н. Приказ Министерства здравоохранения и социального развития РФ от 16 апреля г. Приказ МЗ РФ от 23 июля г. Единый квалификационный справочник должностей руководителей, специалистов и служащих, раздел Квалификационные характеристики должностей работников в сфере здравоохранения. Федеральный закон от Приказ Минздрава России от Приказ Министерства труда и социальной защиты РФ от 27 августа г. Основные нормативно-правовые акты, регулирующие оказание паллиативной медицинской помощи Федеральный закон "О внесении изменений в Федеральный закон "Об основах охраны здоровья граждан в Российской Федерации" по вопросам оказания паллиативной медицинской помощи" от Классификация мукополисахаридозов.
КУР рассчитывается делением интеллектуального возраста на хронологический и умножением на для получения целого числа. Средний коэффициент умственного развития для любого возраста считается равным Перед началом теста и по истечении шести минут специалистом оценивается пройденный путь с точностью до метра, а также переносимость нагрузки по шкале Борга, артериальное давление, пульс, частота дыхания и сатурация кислородом крови.
Ребёнок должен за 6 минут пройти максимально возможное для себя расстояние в комфортном для себя темпе. Дистанцию, пройденную в течение 6 мин 6МТХ , измеряют в метрах оценивают в динамике 1 раз в 6 мес. Следует помнить, что для данного теста имеются следующие абсолютные противопоказания: острая боль в грудной клетке, декомпенсированная сердечная и дыхательная недостаточность, острые заболевания, лихорадка, заболевания опорно- двигательного аппарата препятствующие выполнению пробы.
К относительным противопоказаниям можно отнести выраженную брадитахикардию, высокую артериальную гипертензию и возраст ребенка. Малышам трудно осознать и исполнить все правила теста, поэтому он рекомендован для детей от 5 лет и старше. Если пациент находится на постоянной кислородной поддержке, скорость подачи кислорода при проведении теста должна сохраняться в соответствии с предписанием врача, назначившего и контролирующего терапию.
Проведение теста необходимо немедленно прекратить в случае возникновения боли в груди, сильной одышки, судорог в ногах, головокружения, потери устойчивости, нарастающей слабости и явной бледности следует немедленно прекратить тест.
На обоих концах пути нужно разметить кресла для подготовки и отдыха пациентов. Кроме того, необходимо позаботиться о наличии источника кислорода и дефибриллятора. Также для теста вам понадобится тонометр, часы с секундной стрелкой, пульсоксиметр и телефон. Тест рекомендуется проводить в утренние часы после легкого завтрака.
На пациенте должна быть удобная одежда и подходящая для прогулки обувь. Запрещены интенсивные физические нагрузки менее чем за два часа до испытания. Лечение пациента проходит в обычном режиме. Если в повседневной жизни ребёнок использует для ходьбы трость, костыли или ходунки, следует оставить их и для теста. Запишите время, введенную дозу и, при необходимости, повторите через мин. Предпочтительнее вводить его дробно по 0,,5 мл в разные участки тела каждые мин до тех пор, пока не наступит терапевтический эффект или же не последует развитие выраженных побочных явлений.
Запрокиньте и повернуть в сторону голову, выведите вперед и вверх нижнюю челюсть, приоткройте рот, зафиксируйте язык, удалите слизь из верхних дыхательных путей, если в этом появилась необходимость. Алгоритм действий медицинского персонала при взятии образцов крови. Особенности при инфузионной терапии Некоторые пациенты могут получать инфузионную терапию, переливание компонентов крови, что может оказать влияние на результаты тестов.
Например, при переливании плазмы крови могут быть получены ложно-отрицательные результаты, так как определяемые ферменты находятся в плазме и в клетках крови. Рекомендуется осуществить забор крови для ферментной и ДНК-диагностики не ранее чем через дней после переливания плазмы крови и через дней после переливания компонентов крови Не допускается забор крови.
Срок хранения до момента отправки не должен превышать 7 дней. Если хранить дольше и при более высокой температуре, то активность фермента даже в норме может снижаться, что приведет к ложно-положительным результатам. Приложение Б. Алгоритмы действий врача. Приложение В. Заболевание, изначально названное болезнь Пфаундлера — Гурлер, впервые описано двумя педиатрами: австрийским — Гертрудой Гурлер — и немецким — Пфаундлер Мейнард — Затем американским офтальмологом Шейе — описана вторая форма болезни с более поздним началом и более доброкачественным течением, названная синдром Шейе.
Позже описана промежуточная форма болезни, названная синдром Гурлер- Шейе. МПС I —очень редкое заболевание. По оценкам специалистов, оно встречается всего лишь у одного из новорожденных.
За прошедшие годы был создан специальный препарат, который позволяет замедлить прогрессирование болезни, смягчить некоторые из ее проявлений. Однако, наряду с применением этого препарата, необходимо не забывать, о симптоматической терапии, физиотерапии, реабилитации, а главное — позитивном отношении к жизни пациента и членов его семьи.
Патогенез При всех мукополисахаридозах нарушается обмен расщепление гликозаминогликанов ГАГ — особых структурных компонентов соединительной ткани. ГАГ — это длинные цепочки молекул сахара, которые соединяются с белками и служат важным строительным материалом для костей, хрящей, кожи, сухожилий, клапанов сердца и многих других тканей. Клинические проявления отравлений в токсикогенной стадии определяются в основном специфическими свойствами ядов, а в соматогенной стадии — характером и степенью повреждения различных функциональных систем в зависимости от интенсивности химической травмы, длительности токсикогенной стадии и избирательной токсичности яда.
Психоневрологические расстройства развиваются вследствие сочетания прямого воздействия яда на различные структуры центральной и периферической нервной системы в токсикогенной стадии О. Судорожный синдром, наблюдающийся при О. При острых О. Нарушения дыхания могут развиться вследствие расстройства газообмена и транспорта кислорода с развитием различных видов гипоксии.
Нередкой причиной дыхательных нарушений является механическая асфиксия за счет обтурации бронхов секретом или аспирированными массами из полости рта и нарушения дренажной функции бронхов. При некоторых острых О. В патогенезе пневмонии , которая служит одной из частых причин гибели больных в соматогенной стадии О. Кроме того, большое значение придают нарушению перфузионно-вентиляционных процессов в легких вследствие развития регионарных расстройств гемодинамики и токсической коагулопатии «шоковое легкое».
Циркуляторные нарушения — аритмии сердца , асистолия, коллапс , токсический шок — обусловлены поражением как механизмов регуляции кровообращения, так и самой сердечно-сосудистой системы например, при отравлениях сердечными гликозидами, кардиотропными ядами.
В токсикогенной стадии О. В его развитии имеют значение острая аноксия мозга и нарушения проводимости и ритма сердца по типу атриовентрикулярной блокады и фибрилляции желудочков кардиотоксические яды.
Если в ответ на химическую травму успевают включиться компенсаторные механизмы повышения периферического сосудистого сопротивления и централизация кровообращения, то развивается другой клинический синдром — шок экзотоксический. В патогенезе нарушений функций печени и почек выделяют два основных пути развития: специфический, связанный с их выделительной и обезвреживающей функциями, и неспецифический, зависящий от участия этих органов в поддержании гомеостаза. В первом случае наблюдается прямое, повреждающее паренхиму, воздействие гепатотоксических и нефротоксических ядов.
Во втором случае первичным является регионарное нарушение кровообращения например, при экзотоксическом шоке , ведущее к ишемическому повреждению этих органов. В случаях тяжелых О. Подобная «ситуационная» гепато- и нефротоксичность химических препаратов обнаруживается также у больных, страдающих хроническими заболеваниями этих органов, когда их дезинтоксикационные и компенсаторные возможности резко ограничены.
Кроме того, существует большая группа токсических веществ, вызывающих внутрисосудистый гемолиз с появлением в крови свободного гемоглобина, что сопровождается нарушениями функции выделительных органов по типу выраженного пигментного гепатоза см.
Гепатозы и гемоглобинурийного нефроза. Существенное значение могут иметь токсико-аллергические процессы, вызывающие нарушения функций этих органов вследствие индивидуально повышенной чувствительности к терапевтическим дозам лекарственных препаратов. У больных пожилого возраста снижается толерантность к действию токсических веществ органов и систем, особенно тех, которые повреждаются избирательно.
Уменьшается также адаптация организма к ядам, что проявляется сокращением интервала между пороговым и смертельным уровнями концентрации яда в крови. Снижение адаптационной способности организма происходит неравномерно. До 50 лет она относительно стабильна, после 50 лет пределы адаптации к ядам снижаются вдвое, а к 80 годам — настолько, что любое острое О. С возрастом происходит понижение уровня и надежности регуляции систем гомеостаза, что проявляется снижением степени компенсаторной мобилизации функций физиологических систем, а также замедлением элиминации ядов из организма.
Это сопровождается возрастанием в 2—3 раза периодов полувыведения ядов. Только проведение современных методов искусственной детоксикации организма гемосорбция, гемодиализ за счет дополнительного очищения крови позволяет в 4—5 раз сократить периоды полувыведения ядов из организма.
Основные клинические проявления. В зависимости от вида и количества попавшего в организм яда клиническая картина острых О. При многих видах острых О. В связи с определенной избирательностью токсического действия многих ядов в клинической картине могут преобладать симптомы преимущественного поражения отдельных систем и органов — нервной, сердечно-сосудистой систем, печени и др.
Поэтому в клинической токсикологии принято выделять ведущие синдромы, что необходимо для обеспечения принципа посиндромной диагностики и лечения отравлений. Следование этому принципу особенно важно для врачей поликлинической службы и станций скорой помощи, где возможности специализированной лабораторной диагностики и лечения отравлений ограничены.
Токсическое поражение нервной системы. Наиболее тяжелыми клиническими проявлениями О. Среди интоксикационных психозов встречаются психопатологические синдромы оглушения, гиперкинетический, психовегетативный, ониризма, галлюциноза, астенической спутанности сознания, психоорганический и астенический. Синдром оглушения церебральный гипоксический синдром обусловлен гипоксией головного мозга.
Гиперкинетический синдром церебральный гипергидратационный синдром является крайним выражением нарастающей гипоксии, приводящей к отеку головного мозга. Психовегетативный синдром связан со специфическим для каждого токсического вещества нарушением функций вегетативной нервной системы.
При синдроме ониризма церебральный холинолитический синдром отмечается блокада центральной холинергической передачи, обусловленная острой интоксикацией атропином, димедролом, астматолом, противопаркинсоническими средствами циклодолом и др. Синдром галлюциноза наблюдается при остром отравлении фосфорорганическими соединениями церебральный холиномиметический синдром , механизм действия которых связан с ингибиторным влиянием на холинэстеразу, сопровождающимся накоплением ацетилхолина в синапсах.
Синдром астенической спутанности сознания церебральный анэргический синдром обусловлен резким падением уровня энергетического потенциала в ц. Психоорганический синдром церебральный постгипоксический синдром возникает вследствие отека головного мозга при нарушениях синаптических связей в ц. Астенический синдром гипергический синдром обусловлен снижением уровня энергетического потенциала в центральной нервной системе. По степени клинической выраженности синдрома оглушения выделяют три стадии: обнубиляции, сомноленции и сопора.
Диагностика стадии обнубиляции основывается на наличии в клинической картине симптомов легкой дезориентировки во времени и окружающей обстановке, нарушения внимания, растерянности, затрудненного восприятия внешних раздражителей. Для стадии сомноленции характерны выраженная дезориентировка, хаотическое двигательное возбуждение, легкая отвлекаемость, эмоциональная лабильность, симптом ложного узнавания, фиксационная амнезия, понижением слуха и остроты зрения, дизартрия, атаксия, парестезии.
Стадия сопора протекает с глубоким угнетением сознания; отличается от комы сохранностью осознанных, целенаправленных защитных движений рук и реже ног, наличием спонтанных нечленораздельных речевых высказываний. На фоне сопорозного состояния развивается гиперкинетический синдром, который проявляется разнообразными гиперкинетическими симптомами миоклониями, гиперкинезами, атетозными движениями, клоническими и тоническими судорогами , гипертермией, брадикардией, миозом, нарушениями дыхания, ригидностью затылочных мышц и менингеальными симптомами.
Психовегетативный синдром протекает на фоне обнубиляции или первых признаков сомноленции и проявляется сочетанием вегетативной симптоматики, свойственной для О. На фоне сомноленции формируются синдромы ониризма или галлюциноза. Первый из них характеризуется симпатикотонией мидриаз, тахикардия, сухость слизистых оболочек и кожи , дезориентировкой в окружающей обстановке и времени, легким двигательным возбуждением, наличием иллюзий, фрагментарных слуховых и зрительных галлюцинаций, симптома «обирания», психосенсорных расстройств.
Синдром галлюциноза при остром О. Синдром астенической спутанности сознания проявляется астеническим симптомокомплексом, на фоне которого в результате выраженного истощения нервных процессов наблюдаются легкая дезориентировка в окружающей обстановке и времени, единичные слуховые галлюцинации, зрительные иллюзии, чаще типа парейдолий, симптом ложного узнавания.
При астеническом синдроме выявляются головные боли, эмоциональная лабильность, быстрая утомляемость, нарушения сна и аппетита. Психоорганический синдром имеет разнообразные психопатологические проявления см. Психоорганический синдром. У лиц, страдающих различными психическими заболеваниями, при остром О. Так, у больных, страдающих алкоголизмом, может развиваться делириозный синдром , у больных шизофренией формируются шизофреноподобные синдромы.
Появление в структуре интоксикационных психозов депрессивной симптоматики позволяет заранее предполагать наличие у больного маниакально-депрессивного синдрома или суицидального поведения, предшествующих острой интоксикации. У лиц с органической недостаточностью головного мозга на фоне сомноленции в токсикогенной фазе интоксикации иногда развивается сумеречное расстройство сознания по типу подкоркового психомоторного возбуждения.
Оно возникает внезапно и проявляется полной дезориентировкой, некоординированными, автоматическими двигательными актами, аффективной напряженностью, спонтанными речевыми высказываниями, упорным сопротивлением при оказании медицинской помощи, последующей полной амнезией. Эпилептический синдром генерализованные клонико-тонические судороги при различных острых интоксикациях отмечается только у больных эпилепсией, а также у больных алкоголизмом и барбитуровой наркоманией.
В неврологической картине острых О. При О. Большую опасность при тяжелых О. Особые трудности представляют дифференциальный диагноз коматозных состояний, вызванных О. При этом основное значение приобретают динамическое клинико-лабораторное обследование больных. Следует учитывать возможность развития комы вследствие сочетанного воздействия токсических веществ например, этилового спирта или наркотиков и черепно-мозговой травмы.
В этих случаях коматозное состояние сохраняется, несмотря на значительное падение концентрации ниже пороговых токсических веществ в крови. У больных, перенесших острое О. Длительно и тяжело протекающие психоневрологические расстройства — так называемая токсическая энцефалопатия, развивается при О.
При отравлениях фосфорорганическими инсектицидами в случаях недостаточного лечения могут возникать явления «отсроченной нейротоксичности», наиболее заметными из которых являются периферические парезы нижних конечностей.
Токсическое поражение системы дыхания. Клинические проявления механической асфиксии: цианоз лица и акроцианоз, расширение зрачков и набухание поверхностных вен шеи, нарушения ритма дыхания с преимущественным развитием инспираторной одышки и различными аускультативными шумами в зависимости от места обтурации клокотание в трахее, свистящие шумы в гортани, крупнопузырчатые хрипы в легких.
Воспалительный процесс в легких, как правило, имеет характер нижнедолевой пневмонии сливной или очаговой. При этом часто отсутствуют типичные клинические признаки пневмонии повышение температуры тела, кашель и др. Рентгенологически такую пневмонию следует отличать от явлений гипергидратации легких снижение прозрачности легочной ткани по типу «матового стекла», усиление бронхолегочного рисунка и др. Нарушения внешнего дыхания при острых О. Токсическое поражение сердечно-сосудистой системы.
На ранней токсикогенной стадии острых О. Характерно, что при отравлениях прижигающими ядами и дихлорэтаном гиповолемия имеет абсолютный характер из-за выраженной плазмопотери. При отравлениях психотропными препаратами и фосфорорганическими соединениями гиповолемия относительная, так как наступает в результате резкого увеличения емкости сосудистого объема за счет снижения тонуса сосудов.
Указанные нарушения гемодинамики коррелируют со снижением тканевого метаболизма, изменениями свертывающей системы крови токсическая коагулопатия , реологических ее свойств спазм-синдром , нарушениями микроциркуляции и развитием смешанного метаболического ацидоза. При воздействии кардиотропных веществ сердечные гликозиды, трициклические антидепрессанты и др.
Следует различать первичный специфический кардиотоксический эффект, который обнаруживается только в токсикогенной стадии О. Для первого характерны остро возникающие нарушения внутрижелудочковой проводимости, явления острого вентрикулярного блока, фибрилляция сердца с большим риском скоропостижной смерти. Для второго — неспецифические изменения ЭКГ снижение сегмента S — Т, появление изоэлектрических, двухфазных и отрицательных зубцов Т. Острая левожелудочковая недостаточность отек легких является редким осложнением в токсикогенной стадии О.
В соматогенной стадии это осложнение становится более частым вследствие развития пневмонии, печеночно-почечной недостаточности и др. Токсическое поражение желудочно-кишечного тракта обычно проявляется диспептическими расстройствами тошнота, рвота , пищеводно-желудочными кровотечениями и гастроэнтеритом. Однако рвота и явления гастроэнтерита могут носить неврогенный функциональный характер при токсической ферментопатии например, снижении активности псевдохолинэстеразы и мускариноподобном синдроме.
Пищеводно-желудочные кровотечения наиболее часто наблюдаются при О. Ранние кровотечения в 1-е сутки развиваются вследствие непосредственного поражения сосудов слизистой оболочки и выраженной гипокоагуляции крови токсическая коагулопатия , а поздние через 2—3 недели возникают в результате отторжения участков некротизированной слизистой оболочки и образования глубоких эрозий и язв.
Токсические гастроэнтериты опасны прежде всего развитием дегидратации и нарушением электролитного баланса. Токсические поражения печени и почек в клинической токсикологии принято обозначать терминами «токсическая нефропатия» и «токсическая гепатопатия». Различают три степени выраженности этих синдромов. Легкая гепатопатия и нефропатия характеризуются отсутствием каких-либо клинических признаков токсического поражения этих органов, а тяжесть состояния больных определяется общей симптоматикой, присущей данному виду интоксикации.
При гепатопатии средней тяжести развиваются такие клинические признаки поражения печени, как ее увеличение и болезненность при пальпации, печеночная колика, желтуха, явления геморрагического диатеза; для нефропатии средней тяжести характерны боли в поясничной области, отеки, олигурия.
Тяжелая гепатопатия сопровождается нарушением сознания — печеночная энцефалопатия гепатаргия, кома , что свидетельствует об острой печеночной недостаточности. Тяжелая нефропатия характеризуется развитием острой почечной недостаточности с выраженными явлениями анурии и азотемии.
Большое значение в диагностике токсических гепатопатии и нефропатии имеют лабораторные и инструментальные методы функциональных исследований. При токсическом поражении гепатоцитов в крови в первую очередь повышается уровень хорошо растворимых цитоплазматических ферментов например, аминотрансферазы , а при более тяжелом поражении с явлениями некроза паренхимы печени увеличивается активность ферментов, связанных с внутриклеточными структурами, например, митохондриями глутаматдегидрогеназа , снижается активность псевдохолинэстеразы.
Соответственно тяжести поражения нарушается белковый и липидный обмен, что отражается в снижении содержания в крови липопротеидов, холестерина, фосфолипидов и альбумина. Показателями снижения антитоксической функции печени являются повышение содержания билирубина, изменения бромсульфаленовой пробы и длительности гексеналового сна.
Информативным для определения степени тяжести токсической гепатопатии является радионуклидное исследование функции печени. Токсическое поражение крови. Наиболее часто возникает токсическое поражение эритроцитов, которое проявляется образованием метгемоглобина при отравлении метгемоглобинобразователями — анилином, нитритами натрия, калия и др.
Кровь приобретает характерный «шоколадный» оттенок. Явления цианоза следует отличать от легочной гипоксемии, для которой характерно снижение насыщения артериальной крови кислородом в сочетании с дыхательной недостаточностью, и от синюшной окраски кожи вследствие простого прокрашивания ее и слизистых оболочек без явлений метгемоглобинемии и дыхательной недостаточности в связи с попаданием внутрь организма других органических красителей, не содержащих амидо- и нитрогруппы спиртовая морилка «Нигрозин».
При отравлении угарным газом, несмотря на заметное снижение кислородной емкости крови, обращает на себя внимание при осмотре на месте происшествия покраснение кожи с последующим развитием резкой бледности. Наиболее достоверным способом оценки тяжести гемолиза является определение содержания свободного гемоглобина в плазме крови и в моче.
Постоянным осложнением отравлений гемолитическими ядами является токсическая коагулопатия синдром диссеминированного внутрисосудистого свертывания. Токсическое поражение органов зрения и слуха. Токсическое поражение глаз возникает вследствие местного воздействия раздражающих и прижигающих веществ, а также нарушений функций зрительного нерва при пероральных О.
Многие вещества хлорацетофенон, бромбензилцианид, этилйодацетат и др. Эти вещества лакриматоры могут воздействовать в газообразном состоянии, в виде аэрозолей или растворов. При высокой их концентрации лакриматорный эффект сопровождается химическими ожогами слизистых оболочек подобно воздействию концентрированных кислот и щелочей. В отличие от преимущественно функциональных расстройств, вызываемых лакриматорами слезотечение, резь в глазах, затрудненное зрение , химические ожоги приводят к разрушению эпителия с образованием долго незаживающих язв и рубцов, что может в значительной степени нарушать зрение.
Токсическое поражение зрительного нерва и сетчатки глаз отмечают на 3—4-й день после тяжелых О. Кроме характерных жалоб на неясное зрение, двоение или потемнение в глазах, сужение или выпадение определенных полей зрения, слепоту, клинически обращают внимание на расширение зрачков с ослаблением реакции на свет и появление отека соска зрительного нерва. Токсический неврит слухового нерва, приводящий к расстройству слуха, обычно отмечается при передозировке антибиотиков аминогликозидного ряда мономицина, канамицина, неомицина и др.
Поражения слуха по степени выраженности варьируют от шума в ушах до полной двусторонней глухоты, возникновению которой могут предшествовать вестибулярные нарушения и головокружения.

Ранней диагностике этих нарушений способствует аудиометрический контроль при лечении препаратами, обладающими ототоксическим эффектом.
Токсическое поражение мышечной системы. Одним из наиболее тяжелых осложнений острых О. Вынужденное положение больных в коматозном состоянии приводит к сдавлению массой собственного тела отдельных групп мышц, что вызывает локальные расстройства микроциркуляции и ишемический коагуляционный некроз. При возвращении сознания больные жалуются на резкую боль, ограничение движений и нарастающий отек пораженных конечностей или отдельных их участков.
Отек имеет плотную консистенцию, циркулярно охватывает конечность, иногда распространяется на ягодицу или грудную клетку, как правило, с одной стороны тела, подвергшейся позиционному сдавлению. Возможны трофические расстройства с образованием пузырей некротический дерматомиозит , невриты периферических нервов в зоне сдавления с потерей всех видов чувствительности.
Миоренальный синдром сопровождается выделением в первые — вторые сутки мочи, содержащей миоглобин имеет грязно-бурую окраску и развитием нефропатии с явлениями острой почечной недостаточности. Общие принципы диагностики. Диагностика экзогенных О. Клиническая диагностика острых О. Например, при выраженных нарушениях сознания, оглушении, коме, возбуждении и прочих проявлениях энцефалопатии скорее всего можно заподозрить О.
Основные проявления острых отравлений, вызвавшее их токсическое вещество и особенности развития клинической картины — см. Наиболее распространенные токсические вещества, клиническая картина острых отравлений и неотложная помощь при них — см. Основные проявления острых отравлении, вызвавшее их токсическое вещество и особенности развития клинической картины. Начинается примерно через 2—3 недели после попадания таллия в организм, носит диффузный характер, охватывает голову и другие покрытые волосами участки тела, характерно выпадение волос из медиальной и латеральной трети бровей.
Алопеции предшествуют полиневриты и другие симптомы отравления таллием. По выздоровлении волосы отрастают. Нефротоксические вещества: этиленгликоль, щавелевая кислота, соединения тяжелых металлов ртути, хрома, свинца. Развивается на 2—3 сутки после начала отравления, особенно при поздно начатом лечении детоксикационных мероприятий. Анурия — наиболее тяжелая форма течения токсической нефропатии, которой предшествуют боли в животе, энцефалопатия, острая сердечно-сосудистая недостаточность.
Гемолитические яды: уксусная эссенция, соединения мышьяка мышьяковистый водород , медный купорос, бихромат калия и др.
Развивается на фоне гемолиза, проявляющегося гемоглобинурией — появлением мочи красного цвета от розового до темно-вишневого оттенка. Сопутствуют тошнота, рвота, понос, боли в животе, желтуха, острая сердечно-сосудистая недостаточность; при отравлении уксусной кислотой, медным купоросом, бихроматом калия — химический ожог пищеварительного тракта.
Гепатотоксические вещества: четыреххлористый углерод, дихлорэтан, хлороформ, алкоголь и его суррогаты, растительные токсины бледная поганка, крестовик и др.
Развивается на 3—4 сутки отравления, как правило, в сочетании с наступающим раньше токсическим поражением печени. Развивается на фоне длительной глубокой комы, вызванной отравлением или по выходе из комы , и является следствием позиционной травмы мышц и формирующегося миоренального синдрома.
Характерно появление трофических расстройств пролежней кожи, увеличение, резкая болезненность и напряженность пораженного участка мышц. Олигурия в 1—2 сутки, моча коричневая или цвета крепкого чая вследствие миоглобинурии. Выражен метаболический ацидоз. Тахикардия реже брадикардия , групповая экстрасистолия или аритмия, переходящая в фибрилляцию желудочков, блокада ножек пучка Гиса, атриовентрикулярная блокада различной степени, внезапная остановка сердца. Специфическое нарушение ритма — молниеносное развитие фибрилляции предсердий, коллапса и отека легких.
Брадикардия, замедление предсердно-желудочковой и внутрижелудочковой проводимости с развитием коллапса. Возможна внезапная остановка сердца.
Эктопические аритмии, атриовентрикулярный блок различной степени, иногда в сочетании с мерцательной аритмией, фибрилляция желудочков, трепетание желудочков, остановка сердца. При отравлении дигоксином, дигитоксином отмечается позднее на 2—3 сутки развитие аритмии, блокады. Наблюдаются тошнота, рвота, общая слабость.
Брадикардия внутрижелудочковая, атриовентрикулярная блокада различной степени, в тяжелых случаях — полная поперечная блокада, остановка сердца. Быстрое снижение сердечного выброса, коллапс. Тахикардия, замедление внутрижелудочковой проводимости, внутрижелудочковая блокада. Сильное сокращение матки, боли в животе. Тахикардия, групповые политопные желудочковые экстрасистолы, поперечная блокада, фибрилляция желудочков, трепетание желудочков, остановка сердца.
Сочетается с мидриазом, нарушением зрения, в тяжелых случаях — коматозное состояние, паралич дыхательной скелетной мускулатуры. Брадикардия, бигеминия, групповые политопные желудочковые экстрасистолы, фибрилляция желудочков. Множественные кровоизлияния. Тахикардия, замедление внутрижелудочковой проводимости, внутрижелудочковая блокада, фибрилляция желудочков, остановка сердца. Сочетается с признаками холинолитического синдрома тахикардия, мидриаз, психомоторное возбуждение, сопор, кома.
Нарушение предсердно-желудочковой проводимости, которое проявляется увеличением электрической систолы. Возможна фибрилляция желудочков.
Общей особенностью аритмий вследствие острых О. Политопные экстрасистолы, замедление предсердно-желудочковой и внутрижелудочковой проводимости на фоне тяжелого отравления хинином.
Синусовая брадикардия, мерцание и трепетание желудочков. Характерны снижение АД, тошнота, повторная рвота, холодный пот. Цианоз лица и акроцианоз, нарушение ритма дыхания и одышка, различные дыхательные шумы в зависимости от вида и места обтурации, расширение зрачков и набухание поверхностных вен шеи.
При химическом ожоге отмечаются осиплость голоса, афония. Вещества наркотического и снотворного действия, вдыхание физиологически инертных газов азота, метана, гелия. Этапу полного паралича дыхания обычно соответствует состояние глубокой комы с полной арефлексией.
Исключение составляют препараты опия, в результате действия которых паралич дыхания может возникать при сохраненном сознании больного. При вдыхании газов — мгновенная остановка дыхания. Вещества антихолинэстеразного фосфор-органические инсектициды и др.
Фибрилляции мышц грудной клетки, их гипертонус, ригидность грудной клетки, ограничение дыхательных экскурсий, позже — резкое падение тонуса мышц грудной клетки, состояние максимального выдоха с полной потерей возможности самостоятельных движений. Асфиксия сочетается с другими клиническими признаками острого отравления, вызвавшего нарушение дыхания. Остановка дыхания наступает на фоне коматозного состояния, одышки. Серо-синюшная окраска кожи и слизистых оболочек.
Характерно быстрое развитие симптомов интоксикации: резкий цианоз, одышка, судороги, острая сердечно-сосудистая недостаточность, кома, остановка дыхания. Сопровождается резью в глазах, ринитом, бронхитом, в тяжелых случаях наступает токсический отек легких.
Проявляется в виде влажных мелкопузырчатых хрипов над трахеей и бронхами, в более тяжелых случаях — истечение пенистой вязкой жидкости из дыхательных путей; часто сопровождается бронхоспазмом. Как самостоятельный симптом бывает редко, как правило, сочетается с другими характерными признаками отравления фосфорорганическими соединениями. Помимо бронхореи наблюдаются выраженные диспептические явления, одышка, цианоз, бред, галлюцинации, миоз. Повышение АД на фоне расширения зрачков, расплывчатости зрения, тремора, судорог, тахикардии, диспептических явлений.
Аммиак, пары хлора и другие ингаляционные отравления веществами прижигающего, раздражающего, удушающего действия. В случаях декомпенсированного шока и первичного токсикогенного коллапса гипотензия протекает на фоне тяжелого и крайне тяжелого течения отравления. Гипотензия как симптом отравления сосудорасширяющими препаратами обычно умеренно выражена и чаще бывает ортостатической. Резкое снижение слуха или глухота на фоне лечения этими антибиотиками. Изменения стойкие, часто необратимые.
Снижение слуха на фоне шума в ушах, расстройства зрения, возбуждения. Нарушение слуха обычно обратимое; улучшение свидетельствует о прекращении токсикогенной фазы отравления.
Диарея сопровождается резкими болями в животе, дегидратацией организма, генерализованными подергиваниями мышц лица, конечностей. Диарея, кровавый понос одновременно с неукротимой рвотой, нарушения водно-электролитного баланса, коллапс; позднее присоединяются нефро- и гепатопатия.
Жидкий хлопьевидный стул с запахом дихлорэтана при наличии нейротоксических и гемодинамических расстройств; позднее присоединяются нефро- и гепатопатия. Упорный кровавый понос, жжение в горле, чувство удушья и сдавления грудной клетки; обезвоживание организма, коллапс.
Диарея на фоне мышечной слабости, адинамии, сопорозного состояния, нарушений ритма сердца. Характерно волнообразное течение интоксикации. Жидкий стул, напоминающий рисовый отвар; металлический вкус во рту, рвотные массы зеленоватого цвета. Свинец и его соединения хлорид свинца, нитрат свинца, ацетат свинца, свинцовые белила, свинцовый глет. Многократный стул черного цвета; металлический вкус во рту, резкие боли в животе свинцовая колика. Понос на фоне вздутия живота, рвоты светящимися в темноте массами с запахом чеснока; нарушение дыхания, судороги.
Развивается на фоне светобоязни, расширения зрачков, психомоторного возбуждения, галлюцинаций, покраснения и сухости кожи. Развивается на фоне резких болей в конечностях, не снижающихся обезболивающими средствами, гиперестезии, мышечной слабости, полиневритов.
Гепатотоксические вещества: хлорпроизводные углеводородов и хлорпроизводные этана, хлороформ, четыреххлористый углерод, дихлорэтан, ароматические углеводороды бромбензол, анилин, тринитротолуол , хлорорганичесхие пестициды, фенолы, альдегиды паральдегод , амины диметиламин , неорганические соединения фосфора. Наступает на 2—3 сутки от начала отравления. Характерно развитие желтухи при легких формах отравлений, а также при ингаляционном отравлении четыреххлористым углеродом, когда она, как правило, сочетается с почечной недостаточностью.
В случае тяжелого и средней тяжести отравления одним из первых признаков поражения печени является увеличение ее до края реберной дуги, болезненность в правом подреберье через несколько часов после поступления яда в организм.
При отравлении анилином, тринитротолуолом вероятность развития желтухи увеличивается при наличии гемолиза. Развивается на 2—4 день. Предшествуют клинические симптомы, характерные для этих отравлений см. Грибы , Ядовитые растения , Ядовитые животные. Гемолитические вещества: уксусная эссенция; редко соляная, щавелевая кислоты, мышьяковистый водород, медный купорос, бихромат калия и др.
О гемолизе можно судить по наличию гемоглобинурии не путать с гематурией, для которой характерно наличие эритроцитов в моче. При отравлении уксусной эссенцией, соединениями металлов гемолиз проявляется на фоне других характерных симптомов ожог пищевода, желудка, кишечника, рвота, нефропатия, экзотоксический шок. Желтуха не является частым симптомом, но может развиваться на фоне тяжелого отравления, как правило, сочетаясь с поражением почек. Появляется чаще на фоне длительного несколько лет приема препаратов.
При отравлении вследствие однократного приема желтуха может развиться у больных, страдающих хроническими заболеваниями печени. Начало постепенное: сонливость, снижение болевой чувствительности, помрачение сознания.
Зрачки сужены. В начале развития комы — потливость, бронхорея, затем гипотермия. В состоянии глубокой комы возможно угнетение дыхательного центра. Клинические проявления сходны с таковыми при отравлениях барбитуратами, но одновременно выражены потливость, гиперсаливация, резкое сужение зрачков, миофибрилляции, судороги, брадикардия, специфический ароматический запах изо рта и от рвотных масс.
Клинические проявления сходны с таковыми при отравлении барбитуратами. Запах алкоголя изо рта, маятникообразные движения глазных яблок, «игра зрачков», возможны нестойкие патологические неврологические симптомы. Характерна выраженная положительная динамика неврологических симптомов, выход из комы в течение 3—6 ч на фоне детоксикационной терапии.
Коме предшествуют гипертермия, психомоторное возбуждение, бред, галлюцинации. Гиперемия и сухость кожи, мидриаз. Характерна положительная психоневрологическая динамика в ответ на введение физостигмина эзерина. Коме предшествуют резкая слабость, головокружение, сухость во рту. Миоз, сухожильные рефлексы повышены, раннее снижете АД. В отличие от комы при отравлении барбитуратами не бывает глубокой, не характерно угнетение дыхания. Кома на фоне миоза с ослаблением реакции на свет, гипертонии скелетных мышц, гиперемии кожи.
Угнетение, часто — паралич дыхания, даже при поверхностной коме. Коме предшествуют спутанное сознание, судороги, нарастающая жажда. Отмечается мидриаз. Кожа и слизистые оболочки сухие, гиперемированы с цианотичным оттенком. Характерный признак отравления — развивающееся на 2—3 сутки нарушение зрения бледная сетчатка, спазм сосудов глазного дна, отек соска зрительного нерва.
Начальные симптомы — ощущение давления в висках, розово-красная окраска кожи, возбуждение или оглушенность. Кома на фоне гипертермии, мидриаза, гиперкинезов; нарушение дыхания. Бурное развитие симптомов интоксикации — упорная рвота и жидкий стул с ароматическим запахом дихлорэтана.
Кома на фоне мидриаза, гиперемии склер, ранних гемодинамических расстройств декомпенсированный экзотоксический шок. Кома чаще поверхностная протекает с мидриазом, тахикардией до ударов в 1 мин ; возможны гиперкинезы, судороги. Коме предшествуют психомоторное возбуждение, бред. Особенностью комы является развитие внутрижелудочковой блокады, экстрасистолии. В ответ на введение физостигмина эзерина отмечается положительная динамика психоневрологических изменений. Коме предшествуют чувство голода, страха, усиленное потоотделение.
Кома развивается на фоне тонико-клонических судорог, кожа бледная, влажная, дыхание не изменено. При длительно текущей коме кожа может быть сухой. При введении внутривенно раствора глюкозы отмечается выход из комы. Особенностью коматозного состояния при отравлении пероральными противодиабетическими препаратами является позднее его развитие через несколько часов , волнообразное течение в соответствии с колебаниями уровня глюкозы в крови. Носовые, маточные, желудочные, кишечные кровотечения.
Гематурия, кровоизлияния в кожу, мышцы, склеры. Увеличение времени свертывания крови гепарин или падение протромбинового индекса прочие антикоагулянты. Кровотечения из носа и десен, маточные кровотечения; кровоизлияния в кожу на фоне одышки, судорог.
Лицо бледное, слизистые оболочки красного цвета, мидриаз.
Кровотечения из острых язв пищеварительного тракта наряду с нарушениями со стороны нервно-психической сферы, повышением АД. Кровотечения из желудочно-кишечного тракта; общая повышенная кровоточивость на фоне упорной рвоты и поноса, тахикардии, снижения АД. Кислоты крепкие неорганические — азотная, серная, соляная и др.
Ранние и поздние пищеводно-желудочные кровотечения на фоне ожоговой болезни и гемолиза. Ранние кровотечения носят диффузный характер, поздние могут быть профузными из язв и аррозированных сосудов. Кровоизлияния под конъюнктиву, желудочно-кишечные и носовые кровотечения, обусловленные гипопротромбинемией, фибриногенопенией, повышением фибринолитической активности.
Одновременно выявляются нарушения функции ц. Ранние и поздние повторные пищеводно-желудочные кровотечения на фоне ожоговой болезни. Характерны поздние на 14—21 день болезни профузные кровотечения.
Развиваются на фоне расширения зрачков, атаксии, нарушений зрения и слуха, гемодинамических расстройств, тахикардии. Развиваются на фоне сужения зрачков, брадикардии, бронхореи, ригидности грудной клетки.
При тяжелых отравлениях могут быть генерализованными, асинхронными, охватывая мимическую мускулатуру, веки, грудную клетку, конечности. Наиболее часто отмечаются на икроножных мышцах, языке. Бывают спонтанными и вызванными поколачиванием по мышцам голени, грудной клетки. Возникают, как правило, на выходе больного из комы, кратковременные, локализуются на грудной клетке.
В отличие от миофибрилляций при отравлении фосфорорганическими соединениями, пахикарпином, никотином охватывают синхронно большие группы мышечных волокон. Сердечные гликозиды, трициклические антидепрессанты, пахикарпин, фосфорорганические инсектициды, адреноблокаторы, антагонисты кальция, аконит. Остановке сердца, как правило, предшествуют расстройства сердечного ритма, брадикардия и нарушение проводимости внутрижелудочковая блокада на фоне снижения АД; при отравлении аконитом снижение АД не обязательно.
Остановке сердца предшествуют брадикардия, внутрижелудочковая блокада, политопная экстрасистолия на фоне симптомов отравления солями бария. Нарастающая брадикардия, брадиаритмия, внутрижелудочковая блокада сердца, возможна внезапная остановка сердца.
Развиваются на 7—10 день после попадания яда в организм, начинаясь с парестезий и похолодания стоп, голеней. Отмечаются мышечная слабость, выраженные боли в мышцах нижних конечностей. В тяжелых случаях процесс распространяется на область бедер, таза, живота, грудной клетки.
Развиваются на 2—4 неделе от начала заболевания, начинается с парестезий и болей в области стоп, затем развивается паралич стоп, исчезают ахилловы рефлексы. Процесс может нарастать в восходящем направлении, захватывая кисти рук.
Полиневриты с поражением нижних и реже верхних конечностей через 7—10 дней после тяжелого острого отравления фосфорорганическими соединениями наиболее характерно это осложнение в случаях поздно начатого или неполноценного лечения. Появляется на фоне диспептических расстройств, сужения зрачков, нарушений зрения и слуха, миофибрилляций. Слюнотечение сопровождается астматическим состоянием, бронхореей, цианозом, судорогами; зрачки сужены, лицо гиперемировано.
Развивается на фоне медно-красной окраски слизистой оболочки рта и глотки; отмечаются металлический вкус во рту, кровоточивость десен, позже появляется темная кайма сернистой ртути на деснах. Появляется на фоне спазма мышц челюстей, бронхоспазма, судорог, паралича дыхательных мышц. Отмечаются зуд губ, языка. Судороги эпилептиформного типа с потерей сознания и расстройствами дыхания, характерен метаболический ацидоз.
Судороги эпилептиформного типа с потерей сознания и расстройством дыхания вследствие тризма, паралича дыхательной мускулатуры. Клонико-тонические судороги на фоне глубокого шумного дыхания, потери сознания, ригидности затылочных мышц. Характерен декомпенсированный метаболический ацидоз. Эпилептиформные судороги развиваются на фоне клинической картины, характерной для отравления антидепрессаитами.
При отравлении амитриптилином судороги возникают на фоне сопора или комы, при отравлении азафеном судорожные припадки всегда сочетаются с потерей сознания. Кратковременные приступы клоникотонических судорог могут развиваться на фоне выраженного холинолитического синдрома широкие зрачки, тахикардия, сухость и гиперемия кожи, галлюцинации. Судороги не сопровождаются прикусыванием языка, непроизвольным мочеиспусканием.
Тонические судорожные сокращения отдельных групп мышц шеи, лица, языка, сопровождающиеся болезненными ощущениями. Возникают через 12—24 ч после приема 2—3 таблеток препарата. Нарушения глотания не развиваются, сознание сохранено. Развивается на фоне коматозного состояния и других клинических признаков, характерных для отравлений этими ядами. Может развиться на фоне судорожных припадков; при отравлении стрихнином — сердцебиение, чувство страха.
Наиболее распространенные токсические вещества, клиническая картина острых отравлений и неотложная помощь при них. Всасываются через слизистые оболочки дыхательных путей и желудочно-кишечного тракта, выводятся легкими и почками преимущественно в виде нетоксичных метаболитов.
Психотропное наркотическое , нейротоксическое судорожное , местное раздражающее, гепатотоксическое действие. При приеме внутрь — слюнотечение, тошнота, рвота, боли в животе, озноб, сонливость, тремор, тонические судороги, кома, угнетение дыхания, желтуха, увеличение и болезненность печени при пальпации.
При вдыхании паров — сильное раздражение конъюнктивы и верхних дыхательных путей, резкий кашель, удушье, нарушение сознания, в тяжелых случаях кома. Форсированный диурез. Симптоматическая терапия — см. При легких отравлениях — шум в ушах, тошнота, рвота, общая слабость, снижение температуры тела, одышка, сердцебиение. При тяжелых отравлениях — судороги, сонливость, бред, потеря сознания и кома, зрачки расширены, цианоз, гипотермия, снижение АД.
Возможно развитие периферических отеков вследствие задержки в организме ионов натрия и хлора, желудочных кровотечений, геморрагической сыпи. Промывание желудка через зонд. Солевое слабительное внутрь.
Форсированный диурез, ощелачивание крови гидрокарбонат натрия 10—15 г внутрь. Детоксикационная гемосорбция. Сердечно-сосудистые средства.
Детоксикация — в печени; выделяется через кишечник и почками в течение 3 суток. Резкая слабость, головокружение, сухость во рту, тошнота. Возможны судороги, потеря сознания. Коматозное состояние неглубокое, сухожильные рефлексы повышены, зрачки сужены.
Пульс учащен, АД снижено. По выходе из комы возможны явления паркинсонизма дрожание, судорожное сведение отдельных групп мышц шеи, лица. При разжевывании драже аминазина возникают гиперемия и отек слизистой оболочки рта, у детей — выражено раздражающее действие на слизистую оболочку желудочно-кишечного тракта.
Возможна кожная аллергическая реакция. Промывание желудка, солевое слабительное. Форсированный диурез без ощелачивания плазмы. При паркинсонизме вальпроевая кислота, имизин по 50—75 мг в сутки внутрь. Быстро всасывается из желудочно-кишечного тракта, связывается с белками плазмы; частичный метаболизм — в печени; выделяется почками в течение 1—4 суток. Психотропное, нейротоксическое антихолинэргическое, антигистаминное , кардиотоксическое действие. В легких случаях — сухость во рту, нарушение зрения, психомоторное возбуждение, ослабление перистальтики кишечника, задержка мочи.
Мышечные подергивания и гиперкинезы. При тяжелых отравлениях — спутанность сознания вплоть до глубокой комы, приступы клонико-тонических судорог по типу эпилептиформных. Расстройства сердечной деятельности: внутрисердечная блокада, бради- и тахиаритмин, фибрилляции желудочков см.
Аритмии сердца. Острая сердечно-сосудистая недостаточность коллапс. Возможно развитие токсической гепатопатии, гипергликемии , пареза кишечника. Повторное промывание желудка с введением активированного угля, слабительных средств, форсированный диурез, при тяжелых отравлениях — гемосорбция.
Сердечные гликозиды противопоказаны. Быстро всасывается из желудочно-кишечного тракта; метаболизируется в печени, выводится почками. При приеме внутрь токсической дозы появляется выраженный цианоз губ, ушных раковин, лица, конечностей вследствие острой метгемоглобинемии.
Психомоторное возбуждение. Высока опасность анафилактических реакций, особенно у детей. Промывание желудка через зонд, форсированный диурез с ощелачиванием крови. Поступает через дыхательные пути, пищеварительный тракт, кожу. Большая часть метаболизируется с образованием промежуточных продуктов, вызывающих метгемоглобинобразование. Депонируется в жировой ткани; выделяется через легкие, почки.
Психотропное, нейротоксическое, гематотоксическое метгемоглобинобразование, вторичный гемолиз , гепатотоксическое действие. Цианоз губ, ушных раковин, ногтевых лож вследствие острой метгемоглобинемии.
Резкая слабость, головокружение, головная боль, эйфория с двигательным возбуждением, рвота, одышка. Пульс частый. Печень увеличена и болезненна. При тяжелых отравлениях быстро нарушается сознание, развивается коматозное состояние, зрачки сужены, реакция их на свет отсутствует, слюнотечение и бронхорея, гемическая гипоксия.
Опасность развития паралича дыхательного центра и экзотоксического шока. На 2—3-й сутки заболевания возможны рецидивы метгемоглобинемии, клонико-тонические судороги, токсическая анемия, паренхиматозная желтуха, острая печеночно-почечная недостаточность. При попадании на кожу — омывание раствором калия перманганата При приеме внутрь — обильное промывание желудка, а затем введение в него мл вазелинового масла.
Форсированный диурез с ощелачиванием крови, гемосорбция, гемодиализ, перитонеальный диализ, замещение крови. Витамин В 12 мкг внутримышечно. Лечение экзотоксического шока, острой печеночно-почечной недостаточности. Оксигенотерапия, гипербарическая оксигенация. Одномоментный прием внутрь сверхвысокой дозы антибиотика свыше 10 г может вызвать глухоту вследствие поражения слухового нерва стрептомицин или олигурию вследствие почечной недостаточности канамицин, мономицин.
Указанные осложнения развиваются, как правило, при заметном снижении диуреза на фоне различных инфекций при меньшей суточной дозе препарата, но более длительном его использовании. При повышенной чувствительности к антибиотикам, применяемым в обычных лечебных дозах, может развиться анафилактической шок.
При снижении слуха в первые — третьи сутки после отравления показаны гемодиализ или форсированный диурез. При олигурии в первые сутки — форсированный диурез, лечение острой почечной недостаточности. Оказывают гематотоксическое действие, приводя к гипокоагуляции крови.
При введении гепарина в вену действие его наступает немедленно, при подкожном и внутримышечном введении — через 15—60 мин. При приеме внутрь неодикумарии и другие непрямые антикоагулянты быстро всасываются из желудочно-кишечного тракта, действие проявляется через 12—72 ч. Выделяются почками. Резкое увеличение времени свертывания крови гепарин или падение протромбинового индекса другие препараты.
Носовые, маточные, желудочные, кишечные кровотечения, гематурия, кровоизлияния в кожу, склеры, анемия. В тяжелых случаях — заменное переливание крови, форсированный диурез. Антигемофильная плазма — мл внутривенно.
Переливание крови — мл повторно, плазмы нативной замороженной — мл. Сердечно-сосудистые средства по показаниям. Сухость во рту и глотке, расстройство речи и глотания, нарушение ближнего видения, диплопия, светобоязнь, сердцебиение, одышка, головная боль.
Кожа красная, сухая, пульс частый, зрачки расширены, на свет не реагируют. Психическое и двигательное возбуждение, зрительные галлюцинации, бред, эпилептаформные судороги с последующей потерей сознания, развитием коматозного состояния, особенно у детей. При пероральном отравлении — промывание желудка через зонд, обильно смазанный вазелиновым маслом, введение активированного угля, форсированный диурез, гемосорбция.
При выраженной гипертермии — пузыри со льдом на голову и паховые области, обертывание влажной простыней и обдувание вентилятором. Входит в состав препаратов: аскофен, цитрамон, натрия салицилат. Быстро всасывается из желудка и тонкой кишки. Выводится почками в течение 24—48 ч. Головокружение, шум в ушах, ослабление слуха, расстройство зрения, возбуждение, эйфория. Дыхание шумное, учащенное. Бред, сопорозное состояние, кома. Иногда подкожные кровоизлияния, носовые, желудочно-кишечные, маточные кровотечения.
Возможно развитие метгемоглобинемии, токсической нефропатии. Метаболический ацидоз, периферические отеки. Промывание желудка, введение активированного угля, вазелинового масла 50 мл внутрь.
Форсированный диурез, ощелачивание крови. Показаны ранний гемодиализ, гемосорбция. При возбуждении 10 мг сибазона внутривенно. Заменное переливание крови. Быстро адсорбируется слизистыми оболочками, выводится через легкие и почками. При попадании внутрь и вдыхании паров отмечаются состояние опьянения, головокружение, слабость, шаткая походка, тошнота рвота, боли в животе, коллапс, коматозное состояние.
Возможно снижение диуреза, появление белка и эритроцитов в моче. При выходе из коматозного состояния часто развивается пневмония. При пероральном отравлении — промывание желудка, при ингалпрюнном — промывание глаз водой, ингаляция кислорода.
Лечение острой сердечно-сосудистой недостаточности токсического шока , нефропатии, пневмонии. Препараты, содержащие барбитураты.
Всасывание из желудка и тонкой кишки, иногда у больных в бессознательном состоянии препараты в неизмененном виде обнаруживаются в желудке и тонкой кишке на 2—3-й сутки после приема. Выделяют четыре клинические стадии интоксикации. I стадия стадия засыпания — сонливость, апатия, контакт с больным может быть установлен, умеренный миоз с живой реакцией зрачков на свет, брадикардия при поверхностном сне, гиперсаливация.
II Стадия стадия поверхностной комы — полная потеря сознания, сохраненная реакция на болевое раздражение, ослабление зрачковых и роговичных рефлексов, непостоянная неврол. Нарушения дыхания вследствие гиперсаливации, бронхореи, западение языка, аспирация рвотными массами. Выраженных нарушений гемодинамики нет. Ill стадия стадия глубокой комы — резкое снижение или отсутствие роговичных и сухожильных рефлексов, отсутствие реакции на болевое раздражение. Зрачки узкие. Дыхание редкое, поверхностное, пульс слабый, цианоз.
Диурез уменьшен. В случае продолжительной комы свыше 12 ч возможно развитие бронхопневмонии, коллапса, глубоких пролежней и септических осложнений, нарушение функции печени и почек. IV стадия посткоматозный период — непостоянная неврологическая симптоматика птоз, шаткая походка и др. Промывание желудка у больных в коматозном состоянии — после предварительной интубации трахеи повторно через 3—4 ч до восстановления сознания, введение активированного угля. Водно-щелочная нагрузка в I стадии, форсированный диурез в сочетании с ощелачиванием крови при развитии комы.
Во II стадии при наличии осложнений и в III стадии — раннее применение гемодиализа при отравлении барбитуратамн длительного действия, гемосорбции при отравлении барбитуратами короткого действия или при смешанных отравлениях различными психотропными лекарственными препаратами, перитонеальный диализ.
В IV стадии водно-электролитная нагрузка, диуретики. В стадии осложненной комы применение бемегряда противопоказано. Рекомендуются подкожное введение камфоры, кофеина, эфедрина, кордиамина через 3—4 ч. Интенсивная инфузионная терапия растворами полиглюкина, реополиглюкина, гемодеза. Рекомендуются раннее введение гепарина, тщательный уход за больным, повторная санационная бронхоскопия, постуральный дренаж, профилактика трофических расстройств.
БАРИЙ растворимые соли, хлористый барий. Токсичны все растворимые соли бария, практически нетоксичен нерастворимый сульфат бария, применяемый для рентгенологических исследований. Растворимые соли бария быстро всасываются из тонкой кишки, выводятся преимущественно через почки. Жжение во рту и пищеводе, боли в животе, тошнота, рвота, профузный понос, головокружение, обильный пот.
Кожа бледная, покрыта холодным потом. Пульс замедлен, слабый; нарушения ритма — экстрасистолия, бигеминия, мерцание предсердий. Артериальная гипертензия с последующим падением АД, одышка, цианоз. Через 2—3 ч после отравления нарастает мышечная слабость, особенно мышц верхних конечностей и шеи. Возможен гемолиз, ослабление зрения и слуха, клонико-тонические судороги при сохраненном сознании. Форсированный диурез, гемодиализ.
Оксигенотерапия, лечение токсического шока. Противопоказаны сердечные гликозиды. Раньше всего проявляются симптомы отравления атропином см. Атропин с последующим развитием тяжелого коматозного состояния, сходного с комой при отравлении барбитуратами см. Барбитураты , при выраженной сухости кожи и слизистых оболочек, расширении зрачков и гиперемии кожи, гипертермии.
Промывание желудка, введение активированного угля. Форсированный диурез, при тяжелых отравлениях — гемосорбция. При возбуждении — см. При развитии комы — см.
Особенно опасен этилированный бензин, содержащий тетраэтилсвинец. Быстро всасывается из легких и из желудочно-кишечного тракта, выводится преимущественно через легкие. При вдыхании паров — головокружение, головная боль, опьянение, возбуждение, тошнота, рвота. В тяжелых случаях — судороги, потеря сознания, нарушение дыхания, запах бензина изо рта. При заглатывании — боли в животе, рвота, увеличение и болезненность печени, желтуха токсическая гепатопатия , нефропатия.
При аспирации — боли в груди, кровянистая мокрота, цианоз, одышка, лихорадка, резкая слабость токсическая пневмония. Удаление пострадавшего из помещения, насыщенного парами бензина. При попадании бензина внутрь — промывание желудка через зонд, введение мл вазелинового масла или активированного угля. При вдыхании паров или аспирации — ингаляция кислорода, антибиотики парентерально или в ингаляциях, банки, горчичники.
В коматозном состоянии при нарушении дыхания интубация и искусственная вентиляция легких, кислород. Витамины группы В, аскорбиновая кислота. Всасывается из желудка и тонкой кишки, связывается с белками плазмы, детоксикация в печени, выводится почками и через желудочно-кишечный тракт. Форсированный диурез без ощелачивания крови, перитонеальный диализ, детоксикационная гемосорбция. Быстро всасывается в легких, желудочно-кишечном тракте.
Возможно депонирование бензола в эритроцитах, внутренних органах, мышцах, жировой ткани. При вдыхании паров бензола — возбуждение, подобное алкогольному, клонико-тонические судороги, бледность лица, слизистые оболочки красного цвета, зрачки расширены. Расстройство дыхания, одышка с нарушениями ритма. Пульс учащенный, нередко аритмичный; снижение АД. Возможны кровотечения из носа и десен, кровоизлияния в кожу, маточные кровотечения. При приеме бензола внутрь — жжение во рту, за грудиной, в эпигастрии, рвота, боли в животе, головокружение, головная боль, возбуждение, сменяющееся угнетением, кома, увеличение печени, желтуха токсическая гепатопатия.
Удаление пострадавшего из опасной зоны. При поступлении яда внутрь — промывание желудка через зонд, внутрь вазелиновое масло — мл. Форсированный диурез, заменное переливание крови. Сердечнососудистые средства. Ингаляция кислорода. При кровотечении внутримышечно викасол. При отравлении в невысоких дозах развитию симптомов отравления предшествует латентный период до 6 ч , при тяжелых интоксикациях латентный период менее 3 ч. Общая слабость, тошнота, рвота, озноб, беспокойство, головная боль, парестезии в конечностях, удушье.
Через 8—12 ч — гемоглобинурия красная или бурая моча , цианоз, возможны судороги, нарушение сознания. На 2—3-й сутки — токсическая гепатопатия, нефропатия, гемолитическая анемия. Ранний гемодиализ. Заменное переливание крови, форсированный диурез. Лечение токсической гепатопатии, нефропатии. Быстро всасываются в желудочно-кишечном тракте, при внутривенном введении выводятся медленно почками.
Проявления интоксикации возникают в течение первого часа. Отмечаются тошнота, рвота, брадикардия, желудочковые и предсердные экстрасистолы, нарушения проводимости, различные виды тахикардии, мерцание и фибрилляция желудочков.
Падение АД, цианоз, судороги, потеря сознания. Повторное промывание желудка, активированный уголь внутрь, солевое слабительное. Быстро всасывается, достигает максимальной концентрации в тканях в течение первых 6 ч. Детоксикация печени, выводится почками преимущественно в виде метаболитов в течение 24 ч. Нейротоксическое парасимпатолитическое, центральное холинолитическое , психотропное наркотическое действие. Сухость во рту и глотке, сонливость, головокружение, тошнота, мышечные подергивания, тахикардия, нарушения зрения.